




-2010/11/1.png)

Категория: Бланки/Образцы
В повседневной практике ЭхоКГ выполняют трансторакально. При этом используют несколько эхокардиографических "окон", или доступов, для получения изображения сердца. Местоположение этих "окон" варьирует у каждого пациента и поэтому может быть указано лишь приблизительно (рис. 4.14). 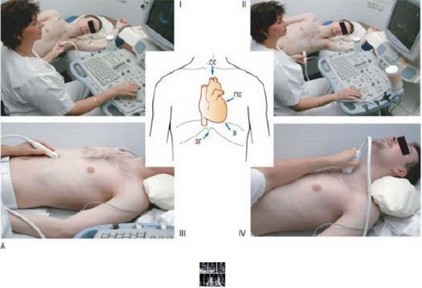
Рис. 4.14. А - при стандартном исследовании используют следующие ЭхоКГ-доступы: I) парастернальный (ПС); Il) верхушечный (В); III) эпигастральный (ЭГ); IV) супрастернальный (СС). Обратите внимание на разное положение пациента при использовании различных доступов. (Материал предоставлен J. Roelandt и R. Erbel.) Б - набор стандартных ЭхоКГ- сечений. Верхний ряд: слева - парастернальное продольное сечение, в центре - парастернальное сечение по короткой оси на уровне папиллярных мышц, справа - парастернальное сечение по короткой оси на уровне АК. Нижние ряд: слева - верхушечное четырехкамерное сечение, в центре - верхушечное двухкамерное сечение, справа -
Парастернальное продольное сечение ЛЖ ^D-ЭхоКГ + цветная допплерография + M-режим)*
Тканевая допплерография кольца МК (септальная и латеральная скорости)
Спектральная допплерография (неподвижное изображение)
невозможности доступа к классическим трансторакальным окнам, например во время операций на сердце. Чреспищеводную ЭхоКГ выполняют с помощью эндоскопического зонда с ультразвуковым датчиком, встроенным в его кончик (рис. 4.15, см. рис. 4.13). Кончик может сгибаться механически в разных направлениях, а датчик может поворачиваться (электроприводом) на 180°, что позволяет получать любые сечения в пределах конического объема с верхушкой в центре датчика (рис. 4.16) [5, 6]. Чреспищеводные датчики из-за близости к сердечным структурам могут работать на более высоких частотах, чем трансторакальные датчики (как правило, 5-7 МГц). Они способны работать во всех ЭхоКГ-режимах, в том числе имеют возможность 3D-визуализации в режиме реального времени. Перед выполнением чреспищеводного исследования необходимо подписание пациентом информированного согласия, так как исследование сопровождается дискомфортом и очень малым риском перфорации пищевода или глотки (приблизительно 1:10 000), особенно при наличии опухолей, дивертикулов или стриктур; также есть риск развития осложнений седации [7]. Пациент не должен есть, по крайней мере, в течение 4 ч. После предварительной легкой седации и местной анестезии зонд при активном глотании проходит в пищевод и желудок. Как было показано, чреспищеводная ЭхоКГ имеет более высокую диагностическую точность, чем трансторакальная ЭхоКГ, при диагностике инфекционного эндокардита, дисфункции клапанных протезов, выявлении сердечных источников эмболии (в частности, тромбов в ЛП и его ушке), расслоения аорты и других заболеваний. 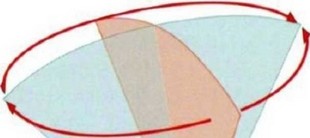
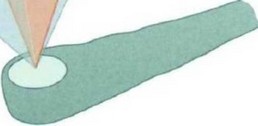
Рис. 4.15. Схематичное изображение работы многопланового чреспищеводного датчика. Внутренняя ротация датчика позволяет изменять плоскость сечения в пределах 180°. Изменено (с разрешения): Roelandt J.R.T.C. Thomson I.R. Vletter W.B. et al. Multiplane transesophageal echocardiography: latest evolution in an imaging revolution // J. Am. Soc. Echo. - 1992. - Vol. 5. - P. 361-367.
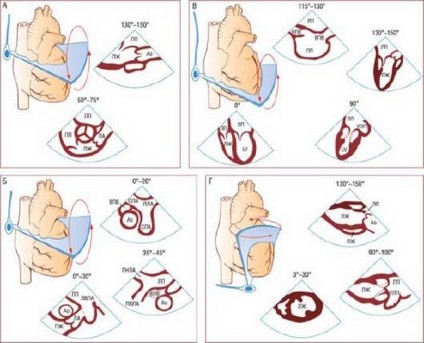
Рис. 4.16. Типичные позиции чреспищеводного датчика и чреспищеводные сечения.
Позиция плоскости сканирования отображается на экране дисплея: 0° обозначает поперечное сечение, которое является ортогональным по отношению к датчику, 90° указывает на продольное сечение, 180° - зеркальное изображение 0°. А - верхние чреспищеводные сечения АК по длинной (130-150°) и короткой (50-75°) осям. Б - верхние чреспищеводные сечения крупных сосудов и ушка предсердия (против часовой стрелки): поперечное сечение ушка ЛП и левой верхней легочной вены (0-30°); промежуточное сечение восходящей части аорты, ЛП и правых легочных вен (35-45°); при переднем сгибании датчика получено поперечное сечение восходящей аорты, верхней полой вены и ствола ЛА с бифуркацией (0-20°). В - нижне-срединные чреспищеводные сечения с типичным поперечным сечением, соответствующим (при вращении датчика против часовой стрелки) четырехкамерному сечению ЛЖ. При таком расположении датчика могут быть визуализированы правые структуры сердца. Продольное сечение ПП визуализируется при 115-130°. Г - трансгастральные сечения, соответствующие (при вращении датчика против часовой стрелки) трансгастральному сечению по короткой оси на уровне папиллярных мышц, двухкамерному сечению и сечению по длинной оси ЛЖ. Ао - восходящая часть аорты; НПВ - нижняя полая вена; УЛП - ушко левого предсердия; ЛЛА - левая ЛА; ЛВЛВ - левая верхняя легочная вена; СЛА - ствол ЛА; ПЛА - правая ЛА; ПНЛА - правая нижняя легочная вена; ПВЛА - правая верхняя легочная вена; ВПВ - верхняя полая вена.
Протокол проведения эхокардиографического исследования (ЭхоКГ) разработан Главным внештатным специалистом Министерства здравоохранения Республики Татарстан по функциональной диагностике к. м. н. Терегуловым Ю.Э. при участии специалистов отдела качества медицинской помощи и отраслевой стандартизации Министерства здравоохранения Республики Татарстан (начальник к. м. н. Батыршин Р.Ф.).
Главный внештатный кардиолог Министерства здравоохранения Республики Татарстан, д. м. н. профессор А.С. Галявич.
Заместитель главного врача Республиканской клинической больницы №2 по диагностике, председатель общества врачей УЗИ Республики Татарстан, д. м. н. профессор М.Г. Тухбатуллин.
1. Область применения «Протокола проведения ЭхоКГ»
Требования «Протокола проведения ЭхоКГ» распространяются на все случаи эхокардиографических исследований проводимых по назначению лечащего врача.
2. Цель разработки и внедрения
Введение «Протокола проведения эхокардиографического исследования» должно обеспечить преемственность и сопоставимость исследований, проводимых в различных медицинских учреждениях независимо от их уровня и типа используемой аппаратуры.
В зависимости от целей обследования и патологии пациента, особенностей ультразвуковых систем и индивидуального опыта врачей протокол может быть расширен и дополнен в установленном порядке.
3. Задачи разработки и внедрения
3.1. Систематизация и унификация критериев оценки и интерпретации результатов эхокардиографических исследований.
3.2. Разработка форм ведения документального сопровождения исследований.
3.3. Унификация используемых методик исследования.
3.4. Повышение качества и снижение стоимости обследования пациентов.
3.5. Повышение эффективности использования результатов обследования.
4. Клиническая значимость
Большинство кардиологов отводят эхокардиографии (ЭхоКГ) роль обязательной процедуры для диагностики кардиальных заболеваний и особенно хронической сердечной недостаточности (ХСН).
По данным российского исследования improvement (2000 год) частота использования ЭхоКГ в первичной диагностике ХСН в городских медицинских учреждениях нашей страны составляет 59%, что выше, чем в среднем по Европе, где эта цифра составляет 46%. Однако, у 33% пациентов, обследованных с помощью ЭхоКГ результат исследования не известен, а у 34% пациентов, имеющих протокол исследования, не определялась фракция изгнания (ФИ) - важнейший для ХСН гемодинамический показатель. Таким образом, эффективность дорогостоящего исследования явно недостаточна.
Неадекватность и несвоевременность диагностических мероприятий приводит к значительному возрастанию прямых медицинских затрат, связанных с последующим лечением тяжелых степеней хронической сердечной недостаточности, увеличивается продолжительность госпитализации пациента, при этом появляется потребность в дополнительных лекарственных назначениях.
Помимо экономических потерь, нужно также учитывать снижение качества жизни у кардиологических больных при их неадекватном ведении, усугубление физических и моральных страданий, раннюю инвалидизацию.
Адекватное ведение кардиологических больных, предполагающее их качественное обследование и наблюдение с использованием ЭхоКГ, позволяет снизить материальные затраты и способствует более быстрой компенсации их состояния, т. е. повышает качество жизни, а части пациентов позволяет продолжать трудовую деятельность.
Эхокардиография является ультразвуковым методом, позволяющим визуализировать камеры и клапанный аппарат сердца, толщину, структуру миокарда и перикарда, оценить состояние глобальной и локальной сократительной функции миокарда желудочков сердца. Использование допплерографии позволяет регистрировать внутрисердечные потоки и оценивать изменение внутрисердечной гемодинамики. С совершенствованием ультразвуковой техники постоянно растут и возможности эхокардиографического исследования.
В настоящее время можно получить более 100 параметров при одном исследовании, однако, протокол ЭхоКГ исследования зачастую представляет в основном субъективное мнение врача проводившего исследование, без указания цифровых значений размеров камер сердца, толщины миокарда желудочков, скоростей внутрисердечных потоков, параметров сократительной функции. Во многих клиниках Республики Татарстан и г. Казани не проводят измерения камер сердца в четырехкамерной позиции, таким образом, правое предсердие вообще не описывается. Это приводит к тому, что информативность исследования снижается, невозможно проводить динамическое наблюдение за сердечной деятельностью и использовать эти данные в других клиниках. Очевидна в настоящее время необходимость внедрения во все ЛПУ РТ «Типового протокола проведения эхокардиографического исследования» содержащего основные цифровые данные по размерам камер сердца, толщине миокарда, сократительной функции миокарда, параметры внутрисердечной гемодинамики (скорости кровотока), антропометрические параметры пациента, необходимые для расчета индексов (например, индекс массы миокарда левого желудочка), данные ЭКГ, необходимые для интерпретации показателей ЭхоКГ, качественное описание сердечных структур и заключение.
5.1. Исследования должны проводиться на ультразвуковых аппаратах оснащенных датчиком для проведения ультразвукового исследования сердца и имеющих программу обработки данных ЭхоКГ.
5.2. ЭхоКГ должна выполнятся врачом, владеющим общими вопросами диагностики кардиологической патологии, аускультацией сердца при пороках, электрокардиографией и прошедшем обучение на цикле тематического усовершенствования по эхокардиографии. Медицинская сестра кабинета эхокардиографии должна владеть вопросами эхокардиографической диагностики и терминологией, производить необходимые расчеты, заполнять “Протокол эхокардиографического исследования” и “Рабочий журнал эхокардиографического исследования”.
5.3 При работе с аппаратами без допплерографического блока измерения скоростей потоков не проводится. Конституциональные особенности и сопутствующие заболевания пациентов могут ограничивать возможность визуализации сердечных структур (деформация грудной клетки, узкие межреберные промежутки, индивидуальные особенности расположения сердца, ожирение, эмфизема легких, пневмоторакс, травма грудной клетки, заболевания, не дающие возможность больному находится в горизонтальном положении на спине и т. д.). В этом случае исследование в полном объеме становится невозможным, что должно быть отражено в протоколе или в медицинской документации (амбулаторная карта, история болезни). Некоторые состояния снижают достоверность определения ФИ методом ЭхоКГ, к ним относятся аритмии сердца (фибрилляция предсердий, бигемения, частые экстрасистолы и т. д.). В этих случаях вопрос о внесении цифровых данных ФИ в протокол решается врачом индивидуально, с обязательным указанием того, что измерения проводились на фоне нарушений ритма сердца.
6. Характеристика требований «Протокола проведения ЭхоКГ»
6.1. Условия проведения ЭхоКГ
Эхокардиография может выполняться как амбулаторно, так и в условиях стационара.
Функциональное назначение исследования – диагностика.
6.2. Требования к исследованию
Основные параметры эхокардиографического исследования
Диастолический размер полости левого желудочка __________________
Систолический размер полости левого желудочка ___________________
Движение перегородкинормальное парадоксальное неопределенное
Толщина межжелудочковой перегородки _________________________________
Толщина задней стенки левого желудочка ________________________________
Левое предсердие ______________________________________________________
Просвет корня аорты ___________________________________________________
Раскрытие створок аортального клапана в систолу ________________________
Правый желудочек (положение на спине, на левом боку) _____________________
Правый желудочек _________________ Левый желудочек ____________________
Правое предсердие __________________ Левое предсердие ____________________
ФИ указать метод измерения
Митральный клапан: отметить направление движения створок, дальнейшее описание в свободной форме
Аортальный клапан: описание в свободной форме
Трикуспидальный клапан: описание в свободной форме
Клапан легочной артерии: описание в свободной форме
Митральный клапан: скорость диастолического потока ____________________
Трикуспидальной клапан: скорость диастолического потока ________________
Аорта: скорость систолического потока ___________________________________
Выходной тракт левого желудочка: скорость систолического потока _________
Клапан легочной артерии: скорость систолического потока _________________
При наличии патологии (регургитация, трансептальные потоки, тромбы, инфарктные зоны и т. д.) описание в свободной форме
Подпись врача, медсестры
Протокол эхокардиографического исследования
Наименование медицинского учреждения ___________________________________
Ф. И. О. пациента ___________________________________________________
Возраст __________ рост (в см) ________ вес (в кг) _________ пол __________
Основные параметры эхокардиографического исследования
Диастолический размер полости левого желудочка ___________________ (N = до 5,6 см)
Систолический размер полости левого желудочка _____________________
Движение перегородкинормальное парадоксальное неопределенное
Толщина межжелудочковой перегородки _____________________ (N = 0,7-1,1 см)
Толщина задней стенки левого желудочка ____________________ (N = 0,7-1,1 см)
Левое предсердие ___________________________________________ (N = до 3,7 см)
Просвет корня аорты _______________________________________ (N = 2,0-3,7 см)
Раскрытие створок аортального клапана в систолу ____________(N = 1,5-2,6 см)
Правый желудочек (положение на спине, на левом боку)______________________ (N = до 2,6 см на спине, до 3,0 см на левом боку)
Правый желудочек ________________________________________ (N=6,7 х 3,6 см)
Левый желудочек _________________________________________ (N = 7,5 х 4,6 см)
Правое предсердие ________________________________________ (N=4,2 х 3,7 см)
Левое предсердие __________________________________________ (N=4,3 х 3,6 см)
ФИ (N= >55%)указать метод измерения _____________________________________
Митральный клапан: отметить направление движения створок, дальнейшее описание в свободной форме
Аортальный клапан: описание в свободной форме
Трикуспидальный клапан: описание в свободной форме
Клапан легочной артерии: описание в свободной форме
Митральный клапан: скорость диастолического потока ____________________ (N = 60-130 см/с)
Трикуспидальной клапан: скорость диастолического потока _______________ (N = 30-70 см/с)
Аорта: скорость систолического потока ___________________________________ (N = 100-170 см/с)
Выходной тракт левого желудочка: скорость систолического потока ________ (N = 70-110 см/с)
Клапан легочной артерии: скорость систолического потока _________________ (N = 60-90 см/с)
При наличии патологии (регургитация, трансептальные потоки, тромбы, инфарктные зоны и т. д.) описание в свободной форме ______________________________
Подпись врача с расшифровкой фамилии.
В этом разделе представлены шаблоны протоколов ультразвуковых исследований, которые включены в базовую конфигурацию прораммы LookInside.
Как именно импортировать скачанные шаблоны в свою программу смотрите в этом коротком видео.
Нажмите на кнопку "Посмотреть". чтобу увидеть как будет выглядеть протокол в момент его заполнения в программе.
УЗИ органов брюшной полости и почек (вариант 1) УЗИ органов брюшной полости и почек (вариант 2) УЗИ брюшной полости (вариант 1) УЗИ брюшной полости (вариант 2) УЗИ почек и мочевого пузыря (вариант 1) УЗИ почек и мочевого пузыря (вариант 2) УЗИ почек и мочевого пузыря (вариант 3) УЗИ почек и мочевого пузыря (вариант 4) УЗИ почек и мочевого пузыря (допплер) УЗИ мочевого пузыря УЗИ надпочечников Эхокардиография УЗИ артерий нижних конечностей (норма) УЗИ артерий нижних конечностей УЗИ вен нижних конечностей УЗИ экстракраниальных отделов сонных и позвоночных артерий УЗИ сосудов брюшной полости УЗИ беременности УЗИ беременности (двойня) УЗИ беременности (12-17 недель) УЗИ беременности (триплекс) УЗИ беременности (УЗДГ МПК) УЗИ малого таза (гинекология) УЗИ предстательной железы УЗИ мошонки УЗИ щитовидной железы УЗИ щитовидной железы (короткий) УЗИ щитовидной железы (после операции) УЗИ молочных желез УЗИ лимфатических узлов УЗИ плечевых суставов УЗИ коленных суставов УЗИ тазобедренных суставов по R. Graf УЗИ тазобедренных суставов по R. Graf (вариант 2) УЗИ тазобедренных суставов (дети) УЗИ тазобедренных суставов (взрослые) УЗИ голеностопных суставов УЗИ шейного отдела позвоночника (взрослые) УЗИ шейного отдела позвоночника (дети) УЗИ поясничного отдела позвоночника УЗИ головного мозга (нейросонография) УЗИ сосудов головного мозга (транскраниальная допплерография) УЗИ глаза (один глаз) УЗИ вилочковой железы АвторизацияРуководитель отдела – доктор биологических наук, профессор Рогоза Анатолий Николаевич
Руководитель лаборатории – доктор медицинских наук, профессор Саидова Марина Абдулатиповна
Научные сотрудники: Шитов В. Н. к.м.н. Болотова М. Н. Ботвина Ю. В. м.н.с. Андреевская М. В. к.м.н. Богиева Р. М.
Врачи (стаж работы более 10-15 лет): к.м.н. Сергакова Л. М. Бедимогова С. С. Добровольская С. В. к.м.н. Харлап Г. В. Амирбекян Н. М. Рыбкина Н. И.
Специалисты данной лаборатории имеют большой опыт работы в проведении комплексных эхокардиографических исследований. Все сложные и трудно интерпретируемые случаи консультируются руководителем лаборатории. Исследования проводятся на аппаратуре высокого и экспертного класса компании General Electric (Vivid 7 и Vivid 9), а так же Philips – iE 33. Все протоколы эхокардиографических исследований разработаны с учетом последних рекомендаций европейского и американского общества по эхокардиографии. В лаборатории ведется активная научная работа по изучению функции правого и левого желудочков сердца, оценка диссинхронии миокарда и клапанного аппарата сердца. Также в отделе проводятся курсы повышения квалификации по всем нижеперечисленным методикам.
1. Комплексное ультразвуковое исследование сердца, включающее режимы одномерного и двумерного изображения, цветового допплеровского картирования кровотока, оценка миокардиальной функции в режиме тканевой допплерографии. Трансторакальное эхокардиографическое исследование сердца позволяет измерить размеры камер и толщину стенок сердца, неинвазивно определить параметры центральной гемодинамики, оценить состояние клапанного аппарата сердца у больных с врожденными и приобретенными пороками сердца, ИБС ПИКС, артериальной и легочной гипертензии и другими редкими заболеваниями сердца.

Рис. Трансторакальная эхокардиография.
2. Трансторакальная трехмерная эхокардиография в режиме реального времени (3D Live – Echo). Впервые в России внедрена в клиническую практику в условиях РКНПК в 2003 году. Метод позволяет получить уникальную дополнительную информацию о трехмерном строении сердца, наличии внутрисердечных образований (тромбы, опухоли, кисты и т.д.), состоянии клапанного аппарата сердца, размеров дефектов, перегородок и т.д.
3. Нагрузочная эхокардиография (стресс-ЭхоКГ) проводится со всеми видами нагрузочных проб: физической, фармакологической и стимуляционной пробами с использованием тканевой миокардиальной допплерографии (ТМД), позволяющей более точно определять зоны ишемии миокарда левого желудочка, выявлять бассейн стенозированной коронарной артерии, а также оценивать жизнеспособность зоны постинфарктного поражения. Метод, позволяющий с максимальной точностью установить диагноз ишемической болезни сердца, точно локализовать участки ишемии миокарда с нарушением кровоснабжения. В лаборатории эхокардиографии применяются все известные в мире варианты нагрузочных проб, в частности, эхокардиография при велоэргометрической нагрузке, чреспищеводной электростимуляции и при медикаментозной нагрузке с дипиридамолом или добутамином. Сочетание нагрузочной эхокардиографии с новым методом тканевой миокардиальной допплерографии позволяет более точно определять зоны ишемии миокарда, выявлять бассейн стенозированной коронарной артерии.

4. Чреспищеводная эхокардиография – внедрена в клиническую практику впервые в России с 1988 года. Метод обладает высокой разрешающей способностью в исследовании структур сердца и образований в нем, которые недоступны изучению при трансторакальной эхокардиографии. Этот метод исследования дает максимальное разрешение структур сердца. В частности, только методом чреспищеводной эхокардиографии можно выявить или исключить наличие тромбов в ушках предсердий, что является необходимым перед восстановлением ритма (кардиоверсия). Значительно лучше, чем при трансторакальном исследовании, при чреспищеводной эхокардиографии обнаруживаются дополнительные образования в камерах сердца (тромб, опухоль), детально описываются их размеры, конфигурация, место прикрепления, степень подвижности. Чреспищеводная эхокардиография является лучшим методом для обнаружения и описания вегетаций на створках клапанов сердца, врожденных и приобретенных пороков сердца, состояния протезов сердечных клапанов, диагностика заболеваний грудного отдела аорты (расслаивающая аневризма, атеросклеротическое поражение аорты и его осложнения).

Рис. Дефект межпредсердной перегородки.

Рис. Миксома в полости левого предсердия, размер и локализация которой уточнена с помощью чреспищеводной эхокардиографии.

Рис. Протез митрального клапана в режиме Live 3d.
5. Чреспищеводная трехмерная эхокардиография (в реальном режиме времени) – трехмерный режим используется для более детального исследования клапанного аппарата сердца, внутрисердечных структур малодоступных для исследования при трансторакальном доступе, а также при проведении транскатетерных операций на сердце.
1. Оценка диссинхронии миокарда по данным комплексного эхокардиографического исследования – изучение синхронности сокращения различных стенок камер сердца в режиме картирования задержки систолического сокращения по данным различных режимов ЭхоКГ, включая тканевую миокардиальную допплерэхокардиографию. Метод используется для отбора пациентов и подбора параметров на CRT (ресинхронизирующая терапия сердца) у больных с хронической сердечной недостаточностью.
2. Технология двумерного и трехмерного стрейна – изучения параметров деформации миокарда у больных с ИБС ПИКС, кардиомиопатиями, гипертрофией миокарда различного генеза.
печени и печеночных вен, желчных протоков, поджелудочной железы, селезенки, почек и почечных артерий, надпочечников, щитовидной железы, брюшного отдела аорты и ее ветвей, нижней и верхней полых вен.
2. Ортогональная ЭКГ и векторкардиограмма. Подробнее..
3. Множественные прекордиальные отведения ЭКГ (ЭКГ-35) Подробнее..
5. Холтеровское мониторирование. Подробнее..
6. Фонокардиографическое исследование. Подробнее..
1. Анализ вариабельности ритма сердца на длительных промежутках времени.
2. Ранняя диагностика патологий сердца на базе анализа дисперсионных колебаний электрического поля сердца. Подробнее..
3. Дипольная электрокардиотопография (ДЭКАРТО). Подробнее..
1. Суточное и двухсуточное мониторирование АД в госпитальных и амбулаторных условиях. Подробнее..
2. Би- и полифункциональное мониторирование в госпитальных и амбулаторных условиях. Подробнее..
3. Бифункциональное (АД+ЭКГ) суточное мониторирование.
4. Суточное мониторирование АД и ригидности крупных артерий.
5. Скрининговое кардиореспираторное мониторирование для изучения нарушений дыхания во время сна.
6. Длительная постуральная проба с полифункциональным оперативным мониторингом для изучения генеза синкопальных состояний. Подробнее..
7. Активная ортопроба с оперативным («от сокращения к сокращению» сердца) контролем кардиореспираторной системы и церебральной гемодинамики для изучения генеза ортостатической неустойчивости. Подробнее..
8. Компьютерная сфигмография с объективной оценкой ригидности крупных магистральных артерий.
9. Исследование микроциркуляции. Подробнее..
10. Транскраниальная допплерографическое мониторирование кровотока в сосудах головного мозга с детекцией микроэмболов. Подробнее..
Электроэнцефалография (ЭЭГ) с компьютерной обработкой с возможностью когерентного анализа и топографического картирования (21 канал информации). Исследование проводится с нагрузочными тестами: фотостимуляция, гипервентиляция.