









Категория: Инструкции
Интерес к длительно действующим контрацептивам растет, так как они удобны, решают проблемы соблюдения режима приема, и таким образом увеличивается их эффективность. Большинство длительно действующих контрацептивов являются комбинированными препаратами, но существуют также средства на основе только прогестинов. Влияние активных компонентов пролонгировано, в основном, за счет специальных систем, которые обеспечивают постепенное высвобождение действующих веществ. Возможны такие варианты введения, как инъекции, трансдермальные пластыри, подкожные стержни, вагинальные кольца и внутриматочные средства. Различные варианты длительно действующих контрацептивов описаны ниже.
Инъекционные контрацептивы
Чистые прогестины
Инъекционные прогестины, содержащие медроксипрогестерона ацетат (Депо-Провера), показаны в тех случаях, когда женщина имеет противопоказания к применению эстрогенов, получает антиконвульсивные средства, страдает слабоумием или не может соблюдать условия приема пероральных контрацептивов. Более того, известно, что их применение безопасно при атеросклеротическом поражении коронарных артерий, застойной сердечной недостаточности, диабете, курении или тромбоэмболии в анамнезе. Медроксипрогестерона ацетат применяется также при лечении метастазов карциномы эндометрия или почек.
Хотя большинство длительно действующих контрацептивов основано на поддерживающем концентрацию высвобождении вещества, препарат Депо-Провера (150 мг медроксипрогестерона ацетата) был создан как водорастворимая микрокристаллическая суспензия с постепенно снижающейся в течение цикла концентрацией активного компонента. Фармакологическая доза (> 0,5 нг/мл) достигается через 24 часа, а пик (2 нг/дл) наблюдается в течение первой недели после инъекции. Сывороточные концентрации поддерживаются на уровне 1 нг/мл примерно в течение 3 месяцев. Интересно, что в течение 4 месяцев после инъекции концентрации эстрогенов сохраняются на уровне ранней или средней фолликулярной фазе (ниже 100 пг/мл). В течение последующих 5-6 месяцев сывороточные концентрации медроксипрогестерона ацетата снижаются до 0,2 нг/мл (овуляция наступает при его содержании < 0,1 нг/мл). Тем не менее в одном из исследований был отмечен подъем концентрации прогестерона через 3,5 месяца.
Механизм действия обусловлен в основном подавлением пульсации ЛГ (и, значит, овуляции) пиковой концентрацией гормона. Как и другие прогестины, медроксипрогестерона ацетат повышает вязкость цервикальной слизи, повреждает клетки эндометрия и снижает сократимость маточных труб и матки. Содержание ФСГ при применении Депо-Провера снижается минимально.
Согласно основным рекомендациям, введение препарата осуществляется каждые 3 месяца, в течение 1 недели от 5 дня после начала менструации. Препарат вводят глубоко в верхненаружный квадрант ягодицы или в дельтовидную мышцу и не массируют область введения для обеспечения медленного высвобождения. Если перерыв продолжается больше 1 недели, необходимо перед инъекцией проводить тест для исключения беременности. У некормящих матерей инъекция Депо-Провера делается через 3 недели после родов, а при кормлении грудью — через 6 недель.
Так как соблюдать условия введения препарата достаточно легко, степень неэффективности минимальна: 0-0,7 на 100 женщин в год (0,3 на 100 женщин, получающих препарат). Масса тела, сопутствующий прием лекарственных средств не влияют на эффективность. Тем не менее из-за наличия побочных эффектов продолжают прием всего лишь 50-60% пациенток. Основной проблемой, приводящей к нежеланию продолжать прием препарата, являются кровотечения, встречающиеся у 50-70% пациенток в первый год приема. К другим побочным эффектам относятся прибавка массы тела (2,1 кг в год), головокружения, абдоминальные боли, плаксивость и, возможно, депрессия. Другим отрицательным моментом применения Депо-Провера является отсроченное восстановление фертильности после прекращения приема. Овуляция наступает, когда уровень гормона в крови снижается до 0,1 нг/мл, и проходит длительное время с момента прекращения приема до наступления овуляции. Только у 50% пациенток овуляция наступает через 6 месяцев после прекращения введения препарата, и хотя применение медроксипрогестерона ацетата не вызывает бесплодия, наступление желанной беременности может быть отсрочено более чем на 1 год. (Продолжительность периода высвобождения препарата из места введения непредсказуема.) После первого года применения у 60% женщин прекращаются менструации, а через 5 лет приема аменорея отмечается у 80% женщин, что может быть расценено как дополнительный положительный эффект. Другими преимуществами применения медроксипрогестерона ацетата является предупреждение развития железодефицитной анемии, внематочной беременности, воспалительных заболеваний органов малого таза и рака эндометрия. К тому же, Депо-Провера рекомендован для контрацепции женщинам с серповидноклеточной анемией (снижает количество кризов) и эпилепсией (снижает порог судорожной чувствительности). Препарат применяется при лечении дисменореи и гиперплазии или рака эндометрия.
Важной проблемой применения Депо-Провера является развитие остеопении с возможным последующим прогрессированием до остеопороза. В некоторых исследованиях отмечалось возможное негативное влияние препарата на костную ткань. В проспективном исследовании было выявлено, что у пациенток, принимающих препарат, через 12 месяцев отмечалось снижение плотности костной ткани на 2,74%. Тем не менее при обследовании через 30 месяцев пациенток, прекративших прием препарата, было обнаружено, что минеральная плотность костной ткани у них не отличается от таковой у не принимавших препарат женщин, что говорит о восстановлении потерь костной ткани и минимальной клинической значимости этих потерь. Проводящееся в настоящее время многоцентровое исследование по оценке МПК у получающих и не получающих препарат женщин прояснит влияние Депо-Провера на костную ткань. МПК исследовали также у подростков, так как на этот возраст приходится основной период минерализации костной ткани. Небольшое проспективное исследование выявило снижение МПК на 1,5-3,1% на фоне 1 и 2 лет приема препарата Норплант по сравнению с повышением МПК на 9,3% и 9,5% у контрольной группы. Возможно, такой же побочным эффект наблюдается при применении других прогестинов, и это должно быть изучено в проспективном многоцентровом исследовании по применению Депо-Провера у подростков. Хотя одной из возможных причин снижения МПК является меньшее содержание эстрогенов, другой не менее вероятной гипотезой является теория о медроксипрогестерон-зависимой глюкокортикоидной активности, приводящей к нарушению дифференцировки остеобластов. Другие потенциальные побочные эффекты включают в себя изменение липидного профиля (повышение содержания ЛНП и снижение ЛВП) и небольшое повышение риска развития рака молочной железы. Связь заболеваемости раком молочной железы с применением Депо-Провера минимальна в первые 4 года приема, риск отсутствует после 5-летнего применения. Парадоксально, но медроксипрогестерона ацетат использовался для лечения метастазов рака молочной железы.
Комбинированные
Для того чтобы избежать прорывных нерегулярных кровотечений при применении Депо-Провера, были созданы ежемесячно вводимые комбинированные инъекционные препараты (Lunelle1). Влияние на менструальный цикл такое же, как при применении комбинированных оральных контрацептивов. Ежемесячные кровотечения приходят через 2 недели после инъекции. Основным контингентом для применения препаратов являются подростки и женщины, которым трудно соблюдать более точные условия прием препаратов. Lunelle является водным раствором, содержащим в 0,5 мл 25 мг медроксипрогестерона ацетата и 5 мг эстрадиола ципионата. У женщин, регулярно получающих Lunelle, пик уровня эстрадиола приходится на 2-е сутки после третьей инъекции и составляет 247 пг/мл (аналогично овуляторному пику). Содержание эстрадиола возвращается к исходному уровню через 14 дней после последней инъекции (100 пг/мл); снижение концентраций эстрадиола приводит к менструальному кровотечению (2-3 недели после последней инъекции). Пик концентрации медроксипрогестерона ацетата (2,17 нг/мл) приходится на 3/2 сутки после третьей инъекции. Средняя концентрация медроксипрогестерона ацетата составляет 1,25 нг/мл, а к 28-му дню цикла его содержание снижается до 0,44-0,47 нг/мл (необходимый для контрацептивного эффекта уровень — 0,1-0,2 нг/мл). У женщин, длительно получавших инъекции, наиболее раннее восстановление овуляции наблюдается через 60 дней после последней инъекции. Механизм действия такой же, как у комбинированных оральных контрацептивов.
Lunelle вводится внутримышечно в ягодицу или в дельтовидную мышцу ежемесячно. Первую инъекцию следует делать на 5-й день менструального цикла. Даже несмотря на то что фармакокинетический анализ свидетельствует о задержке овуляции, рекомендуется делать 5-дневный перерыв. Степень неэффективности составляет 0,1 на 100 женщин в год. Ни масса тела, ни сопутствующий прием лекарственных средств не влияет на эффективность. Эти контрацептивы имеют те же преимущества, что и оральные, и не требуют соблюдения точных условий приема, однако лишь 55% женщин продолжают прием. Это может быть связано с побочными эффектами, аналогичными таковым комбинированных оральных контрацептивов, и ежемесячной необходимостью делать инъекции.
Было проведено небольшое количество исследований по изучению потенциального риска применения препаратов. Этот риск, возможно, аналогичен таковому комбинированных оральных контрацептивов, с потенциально более низкой частотой тромбозов глубоких вен из-за отсутствия эффекта первого прохождения через печень. При прекращении приема Lunelle наступление желанной беременности может быть отсрочено на 3-10 месяцев после последней инъекции.
В упаковке Норплант содержится 6 капсул (34 мм в длину, 2,4 мм в диаметре), в каждой из которых — 36 мг левоноргестрела (всего 216 мг). Основным контингентом для его применения являются женщины, имеющие противопоказания или побочные эффекты от воздействия эсторогенов, женщины в послеродовом периоде или кормящие матери, матери-подростки. Этот метод обеспечивает длительную (до 5 лет), но быстро обратимую контрацепцию. Преимущества, побочные эффекты, риски и противопоказания аналогичны таковым оральных контрацептивов на основе прогестинов. Основным недостатком, отсутствующим у оральных прогестинов, является хирургическая установка и изъятие стержней. Новый препарат, Норплант II, состоит из 2 стержней (4 см в длину, 3,4 см в диаметре) и содержит 50 мкг/дл норгестерла (высвобождается в течение 3 лет). Двухстержневая система имеет аналогичный механизм действия и побочные эффекты, как и ее предшественник. Однако стержни намного легче поставить и удалить, чем капсулы.
В течение первых 24 часов сывороточные концентрации левоноргестрела составляют 0,4-0,5 нг/мл. В течение первого года из капсулы за сутки высвобождается 85 мкг левоноргестрела (эквивалент ежедневной дозы прогестиновых оральных препаратов), а затем в течение 5 лет — 50 мкг ежедневно. Среднее содержание прогестинов через 6 месяцев составляет 0,25-0,6 нг/мл и постепенно снижается до 0,17-0,35 нг/мл. Содержание левоноргестрела ниже 0,2 нг/мл ведет к увеличению случаев наступления беременности. Место имплантации (нога, предплечье или плечо) не влияет на концентрацию прогестинов в крови. Хотя достаточный для подавления овуляции уровень прогестинов достигается в первые 24 часа, рекомендуется использовать дополнительный метод контрацепции в течение 3 дней после установления препарата. При удалении импланта содержание прогестинов быстро снижается и не определяется через 96 часов. В результате, через 1 месяц после удаления имплантата у большинства женщин приходит овуляция.
Контрацептивный эффект Норплант достигается при помощи нескольких механизмов. В первые 2 года концентрация левоноргестрела достаточно высока для подавления подъема концентрации ЛГ — скорее всего ингибирование происходит на гипоталамическом уровне — и таким образом подавляется овуляция. Тем не менее получаемых низких доз прогестинов не достаточно для воздействия на ФСГ. Содержание эстрадиола соответствует таковому у женщин с нормальным овуляторным циклом. К тому же отмечаются неконтролируемые подъемы (часто продолжительные) и снижения концентраций эстрогенов в сыворотке крови, которые могут провоцировать кровотечения. Через 5 лет более 50% циклов являются овуляторными. Однако овуляторные циклы при применении Норплант часто сопровождаются недостаточностью лютеиновой фазы. Другие механизмы достижения контрацептивного эффекта аналогичны таковым оральных прогестиновых контрацептивов и включают изменение вязкости цервикальной слизи, повреждение эндометрия, изменения сократимости маточных труб и матки.
Неэффективность составляет 0,2-2,1 случай на 100 женщин в год (0,9 на 100 получавших препарат). Как и в случае оральных прогестинов, масса тела влияет на содержание действующих веществ в крови и может привести к повышению неэффективности на 4-5-м году применения. Как при использовании оральных прогестиновых средств, частота внематочной беременности при неэффективности препарата возрастает до 20% (общая распространенность 0,28-1,3 случаев на 1000 женщин в год). Продолжают применять препарат 33-78% женщин, и этот показатель зависит от возраста, прекращают прием примерно 10-15% женщин в год. Наиболее распространенным побочным эффектом являются нарушения регулярности менструального цикла, которые наблюдаются у 40-80% пациенток, особенно в первые 2 года приема. Частота нерегулярных менструаций на фоне применения Норплант аналогична таковой при применении Депо-Провера. Однако Норплант существенно отличается тем, что в первые 5 лет аменорея развивается только в 10% случаев. К другим побочным эффектам относятся: головные боли (30% причин прекращения применения), прибавка массы тела, неустойчивость настроения, плаксивость и депрессия, а также образование кист яичников (увеличение частоты в 8 раз), нагрубание молочных желез, акне, галакторея (если препарат устанавливается до прекращения лактации), избыточное оволосение, боли и другие побочные реакции в месте имплантации (0,8% отказа от продолжения применения препарата).
Трансдермальные пластыри
Трансдермальный пластырь (Евра) является еще одним вариантом контрацепции. Полоска пластыря размером 20 см 2 состоит из защитного слоя, среднего (лекарственного) слоя и полоски, которая удаляется перед применением. Система ежедневно высвобождает в системный кровоток 150 мкг норэлгестромина (активного метаболита норгестимата) и 20 мкг этинилэстрадиола. Основной контингент пациенток аналогичен таковому для применения Lunelle. Одним из преимуществ этой системы по сравнению с Lunelle является отсутствие внутримышечных инъекций и, в результате, большая автономность пациентов. Пластырь прикрепляется 1 раз в неделю на 3 недели, затем следует свободная от пластыря неделя, во время которой приходят менструальноподобные кровотечения. Пластырь следует менять в один и тот же день каждой недели. Механизм действия, противопоказания и побочные эффекты аналогичны оральным контрацептивам.
При применении трансдермального пластыря пиковые концентрации этинилэстрадиола и норэлгестромина составляют 50-60 пг/мл и 0,7-0,8 нг/мл соответственно. Уникальность высвобождающей системы позволяет поддерживать постоянные концентрации гормонов на протяжении всего цикла. На седьмой день после аппликации концентрации гормонов достаточны для подавления овуляции еще в течение двух дней. При длительном приеме отмечается минимальный кумулятивный эффект норэлгестромина и этинилэстрадиола. На концентрацию высвобождаемых системой гормонов не влияет окружающая среда, физическая активность или место прикрепления пластыря (живот, ягодицы, руки, туловище). Прикрепление обычно очень надежное в любых условиях, включая физические упражнения, плаванье, сауну, ванную. Полный отрыв наблюдается в 1,8% случаев, частичный — в 2,9%.
Неэффективность отмечается у 0,7 на 100 женщин в год при идеальных условиях применения. Масса тела не влияет на эффективность. Понимание и соблюдение условий идеального использования отмечается у 88,1-91% пациенток, что значимо отличается от результатов при применении оральных контрацептивов (67-85%), особенно среди женщин моложе 20 лет. Побочные эффекты при использовании пластырей аналогичны таковым при применении оральных контрацептивов, за исключением немного более частого возникновения кровотечений в первые 1-2 месяца (12,2% vs 8,1%) и меньшего числа случаев нагрубания молочных желез (6,1% vs 18,8%). Частота встречаемости аллергических кожных проявлений составляет 17,4%, легкая реакция отмечается в 92% случаев, и влечет за собой прекращение использования у 2% пациенток.
Начиная с 90-х гг. было известно, что из влагалища стероиды быстро всасываются и поступают в системный кровоток. В исследовании 1960 г. было выявлено, что из силиконовых маточных колец, содержащих половые стероиды, активные вещества высвобождаются медленно и продолжительно. Эти исследования способствовали созданию контрацептивных вагинальных колец.
Как и в случае оральных контрацептивов, существуют комбинированные препараты и системы на основе только прогестинов. Прогестиновые вагинальные кольца производились с 1970-х гг. Однако их применение было связано с возникновением серьезных менструальных нарушений. Позднее были созданы комбинированные препараты. Последним (2002 г.) одобренным FDA вагинальным кольцом комбинированного типа является НоваРинг.
НоваРинг состоит из этиленвинилацетата и выделяет ежедневно 0,015 мг этинилэстрадиола и 0,12 мг этоногестрела. Максимальные сывороточные концентрации гормонов достигаются через 1 неделю после установления кольца. Кольцо предусматривает 21-дневное использование, затем удаляется на 1 неделю для наступления менструальноподобного кровотечения. Это средство способно ингибировать овуляцию в течение 3 дней после вставления, овуляция наступает через 19 дней после удаления кольца. Механизм действия, противопоказания и риски аналогичны таковым оральных контрацептивов. Однако при оценке системного действия видно, что при применении вагинальных колец доза эстрогенов составляет лишь 50% от общего содержания этинилэстрадиола при пероральном приеме (15 мкг в кольце по сравнению с 30 мкг этинилэстрадиола в оральных контрацептивах).
Степень неэффективности аналогична таковой при применении оральных контрацептивов. Использование продолжают 85,6-90% пациенток. Ациклические кровотечения возникают редко (5,5%), кроме того, средство хорошо переносится, поэтому случаи прекращения использования составляют всего 2,5%. Хотя побочные эффекты аналогичны таковым для оральных контрацептивов, улучшается регуляция цикла. Частота вагинальных выделений составляет 23% по сравнению с 14,5% при применении оральных контрацептивов. Кольцо не влияет на соитие (1-2% пациенток ощущают дискомфорт), тем не менее его можно удалить на 2-3 часа сексуального контакта без изменения эффективности.
Внутриматочные средства (ВМС) являются еще одним вариантом контрацепции, который использовался в клинике с 1960-х гг. Раньше эти средства изготовлялись из пластика (полиэтилена), пропитанного сульфатом бария для создания рентгеноконтрастности. Позднее были созданы другие средства, такие как например-ВМС под названием Dalkon Shield, представленная корпорацией Dalkon. После начала применения этой спирали увеличилась частота воспалительных процессов в тазовой области, связанных с особенностями нити для извлечения спирали1. Более того, после применения этого ВМС наблюдалось большое количество случаев маточного бесплодия и септических абортов, в результате было проведено множество судебных процессов. В итоге, несмотря на безопасность и эффективность современных внутриматочных средств, их применение в США минимально — менее 1% среди замужних женщин.
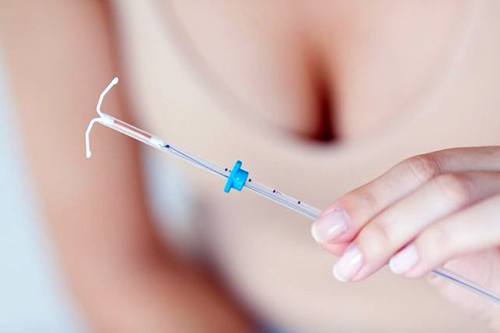
В настоящее время в США используется два типа внутриматочных средств: медь- и гормон-содержащие спирали. Последняя одобренная FDA разработанная внутриматочная система содержит левоноргестрел (Мирена) и рассчитана на 5 лет применения. В некоторых исследованиях было продемонстрировано, что это средство, в отличие от Dalkon Shield, является абсолютно безопасным и эффективным. Эти средства показаны женщинам, нуждающимся в высокоэффективной и продолжительной, но быстро обратимой контрацепции.
Медь-содержащие ВМС (ТСи-380А) имеют Т-образную форму. Механизм действия основан на спермицидном действии, возникающем из-за стерильной воспалительной реакции, которая возникает из-за наличия инородного тела в полости матки. В присутствии множества лейкоцитов и фагоцитов сперматозоиды погибают вследствие фагоцитоза. Количество поступающей в организм меди из-за ее выделения из спирали меньше, чем ее содержание в суточном пищевом рационе. Тем не менее при ее высвобождении в достаточном количестве образуются соли, повреждающие эндометрий и слизистую шейки матки. Транспорт сперматозоидов существенно снижается, ограничивая их доступ в маточные трубы.
Существуют внутриматочные средства, высвобождающие два вида гормонов: прогестерон (Прогестасерт) или левоноргестрел (Мирена). Прогестасерт содержит прогестерон, высвобождающийся в дозе 65 мг/сут (доза для 1 года). Средство вводится в полость матки, провоцирует децидуализацию и атрофию эндометрия. При использовании Прогестасерта сывороточное содержание прогестерона не меняется. Основным механизмом действия является исключение возможности имплантации. Мирена содержит 52 мг левоноргестрела, который постепенно высвобождается в дозе 20 мкг/сут (в течение 5 лет). В отличие от Прогестасерта, в данном случае системное действие левоноргестрела ингибирует овуляцию на протяжении половины срока применения. Хотя женщины могут продолжать менструировать, примерно у 40% подавляется рост фолликулов, более чем у 23% развивается лютеинизация неовулирующих фолликулов. Другие механизмы действия Мирены аналогичны таковым для Прогестасерта и оральных прогестиновых контрацептивов. Мирена обладает дополнительным преимуществом, значительно сокращая количество менструальных кровотечений, и применяется для лечения менометроррагий.
Внутриматочные средства следует вводить в полость матки на 7-й день менструального цикла или в любой день послеродового периода. Контрацептивный эффект наступает сразу после установления средства. Неэффективность в течение 1 года использования составляет 0,5-0,8% для ТСи-380А, 1,3-1,6% для Прогестасерта и 0,1-0,2% для Мирены. Самопроизвольное выпадение ВМС встречается примерно в 10% случаев.
В случае наступления беременности при наличии внутриматочного средства частота внематочной беременности составляет 4,5-25%. Частота внематочной беременности варьирует в зависимости от типа ВМС. Для Прогестасерта это число значительно выше (6,8 на 1000 женщин в год), что скорее всего обусловлено ограничением механизма действия этого ВМС только подавлением имплантации в эндометрии; для медь- или левоноргестрел-содержащих ВМС этот показатель ниже (0,2-0,4 на 1000 женщин в год), так как эти средства дополнительно подавляют овуляцию.
Желание продолжать использование внутриматочных средств отмечается у 40-66,2% пациенток (Мирена). Побочные эффекты медь-содержащих внутриматочных средств включают дисменорею и меноррагии. Самым частым побочным эффектом гормон-содержащих средств являются нерегулярные, хотя и необильное, менструации. Аменорея наблюдается у 40% женщин в первые 6 месяцев применения, и у 50% женщин — в первые 12 месяцев. Частота возникновения мажущих выделений в первые 6 месяцев составляет 25% и снижается до 11% после 2 года применения. Другие возможные побочные эффекты левоноргестрела включают в себя депрессию, головные боли и акне. Имеется тенденция к формированию кист яичников в ближайшее время после установления левоноргестрел-содержащих средств, которые обычно проходят через 4 месяца применения.
Применение внутриматочных средств связано с незначительным риском развития воспалительного процесса в тазовой области (в течение 1 месяца применения), потерей ВМС (т.е. перфорацией матки и выходом ВМС в брюшную полость; 1:3000) и выкидышем. Не было выявлено связи между применением внутриматочных средств и развитием рака тела или шейки матки.
Противопоказаниями к использованию внутриматочных средств являются текущие генитальные инфекции и необъяснимые кровотечения.
Презерватив. Спермицидные средства: спреи, гели, вагинальные таблетки и суппозитории. Диафрагма. Цервикальный колпачок.
Барьерные методы являются традиционными и наиболее древними. Различают следующие виды барьерных контрацептивов:
1. Женские: немедикаментозные барьерные и медикаментозные средства. 2. Мужские барьерные средства. Принципы действия барьерных контрацептивов заключаются в блокировании проникновения спермы в шеечную слизь. Преимущества барьерных методов контрацепции следующие: они применяются и действуют только местно, не вызывая системных изменений; они имеют небольшое число побочных эффектов; они в значительной степени предохраняют от болезней, передающихся половым путем; при этом практически не имеют противопоказаний для применения; кроме того, они не требуют привлечения в высококвалифицированного медицинского персонала. Недостатки барьерных методов следующие: они обладают меньшей эффективностью по сравнению с большинством оральных контрацептивов и внутриматочных средств; у некоторых пациентов использование невозможно вследствие аллергии на резину, латекс или полиуретан; для их успешного применения требуется постоянное внимание; употребление требует выполнения определенных манипуляций на гениталиях; большая часть барьерных контрацептивов применяется во время или непосредственно перед половым актом.
ПрезервативТеоретическая эффективность применения презерватива составляет три беременности на 100 женщин-лет, клиническая эффективность равна 15-20 беременностей на 100 женщин-лет. Недостатки и побочные эффекты презерватива следующие: возможно снижение сексуального ощущения у одного или обоих партнеров; необходимость применения презерватива в определенной стадии полового акта; возможно появление аллергии к латексной резине или к смазке, применяемой в презервативе; возможен разрыв презерватива. Преимущества презерватива следующие: презерватив прост в употреблении; презерватив применяется непосредственно перед половым актом; презерватив предохраняет от заражения заболеваниями, передающимися половым путем, и ВИЧ-инфекции. На сегодняшний день именно это качество презерватива выступает на передний план.
СпермицидыМеханизм действия спермицидов заключается в инактивации спермы и препятствии проникновения ее в матку. Основным требованием, предъявляемым к спермицидам, является способность разрушать сперматозоиды за несколько секунд. Спермициды выпускаются в виде кремов, желе, пенных аэрозолей, таящих свечей, пенящихся свечей и таблеток. Некоторые женщины применяют с целью контрацепции спринцевания после полового акта растворами, обладающими спермицидным действием, уксусной, борной или молочной кислотой, лимонного сока. Учитывая данные о том, что через 90 с после полового акта в маточных трубах определяются сперматозоиды, спринцевание спермицидным препаратом нельзя считать надежным методом контрацепции. Применение. Спермициды могут использоваться с презервативами, диафрагмой, колпачками и самостоятельно. Спермициды вводят в верхнюю часть влагалища за 10-15 минут до полового акта. Для одного полового акта достаточно однократного использования препарата. При каждом последующем половом акте необходимо дополнительное введение спермицида. Преимущества спермицидов: простота применения; обеспечение определенной степени защиты от некоторых заболеваний, передающихся половым путем; они являются простыми запасными средствами в первом цикле приема оральных контрацептивов. Недостатками метода является ограниченный период эффективности и необходимость некоторых манипуляций на половых органах.
Применяется с целью контрацепции изолированно или в сочетании с спермицидами. Диафрагма представляет собой куполообразный резиновый колпачок с гибким ободком, который вводится во влагалище до начала полового акта таким образом, чтобы задний ободок находился в заднем своде влагалища, передний касался бы лобковой кости, а купол покрывал бы шейку матки. Женщина, выбравшая диафрагму в качестве метода контрацепции, должна быть проинструктирована врачом. Врач знакомит ее с анатомией таза и половых органов для того, чтобы женщина представляла расположение диафрагмы по отношению к шейке матки и самой матке. Преимущества влагалищной диафрагмы заключаются в простоте применения, возможности многократного использования, безвредности и в значительной степени защиты от инфекций, передаваемых половым путем. Противопоказания к применению: эндоцервицит, кольпит, эрозия шейки матки. аллергия к резине и спермицидам, аномалии развития гениталий, опущение стенок влагалища и матки. Побочные эффекты: 1) возможно инфицирование мочевых путей вследствие давления диафрагмы на уретру; 2) возможно возникновение воспалительных процессов в местах контакта диафрагмы со стенками влагалища.
Частота наступления беременности при использовании диафрагмы в сочетании со спермицидами составляет 2 беременности в год на 100 женщин, использующих этот метод в течение года регулярно и правильно, и 10 беременностей в год на 100 женщин, не прошедших консультирование.
Шеечные колпачкиСоответствующий тип и размер шеечного колпачка определяются во время осмотра по форме и размеру шейки матки. Введение его через вход во влагалище облегчается за счет сжатия краев, а размещение над шейкой - за счет наклона колпачка во влагалище. Перед тем как вводить колпачок, на его внутреннюю поверхность надо нанести спермицидный препарат. После того как медицинский работник установил женщине колпачок, он должен ей объяснить, как проверить правильность установки средства и закрыта ли им шейка матки. Затем женщина извлекает колпачок и повторно его вводит, а медицинский работник проверяет, правильно ли она это выполняет. Не рекомендуется, чтобы колпачок находился во влагалище более 4 ч.