








Категория: Бланки/Образцы
Анамнез (греч. anamnesis — воспоминание) — совокупность сведений, получаемых при медицинском обследовании путем опроса самого обследуемого и(или) знающих его лиц.
При первой встрече с больным необходимо внимательно выслушать его рассказ об испытываемых им ощущениях (жалобы), узнать его мнение о причине, времени начала болезни и первых ее признаках. Затем выясняют общесоматические заболевания, какие перенес обследуемый ранее и какие есть в настоящий момент, выясняют условия жизни и труда.
Рассказ больного и его ответы на вопросы позволят врачу изучить жалобы, установить время возникновения субъективных ощущений и их развитие, влияние различных моментов на их развитие и течение (включая предшествующее лечение), перенесенных ранее болезней, а также влияние факторов внешней среды на организм обследуемого. Особо следует выяснить факторы, которые могли бы оказать неблагоприятное воздействие на организм в целом и в частности на зубочелюстную систему. Анамнестические данные и субъективные симптомы (жалобы) позволяют врачу при внимательном их изучении установить примерные «координаты» заболевания.
Ощущения (жалобы) больного. Умение внимательно выслушать больного, концентрируя внимание на «основных» с его точки зрения ощущениях и запоминая упомянутые вскользь жалобы, является большим искусством. Методика ознакомления с ощущениями и жалобами больного предопределяет не пассивное выслушивание его рассказа, а корректное уточнение того или иного момента, своевременное (после изложения основных жалоб) принятие на себя инициативы собеседования путем целенаправленно поставленных вопросов. Это необходимо, так как впервые обратившиеся в клинику ортопедической стоматологии больные, рассказывая о своих ощущениях и страданиях, как правило, обращают внимание на ощущения, не полностью раскрывающие заболевание, а подчас и маловажные для него.
Установленные из рассказа больного первые, различной степени достоверности данные о заболевании помогают определить круг вопросов, ответы на которые при последующих поликлинических или лабораторных методах исследования позволят уточнить достоверность и обоснованность жалоб больного и возникшее у врача предположение либо отвергнуть это предположение. Наиболее часто встречаются жалобы на ощущения боли в различных органах зубочелюстной системы, отсутствие зубов, затруднение и усталость при жевании, кровоточивость десен, сухость во рту, изменение положения зубов или их неподвижность, изменение цвета зубов.
Боль — субъективно тягостное ощущение, которое возникает в результате воздействия сильных или разрушительных раздражителей, вызывающих органические или функциональные нарушения в органе, тканях. Часто боль возникает при воспалении (остром или хроническом), травме. Боль может быть острой, внезапной, постоянно нарастающей, пульсирующей, рвущей.
Тупая боль характеризуется постепенным началом, малозаметным нарастанием интенсивности или сохранением начального уровня. Жжение можно отнести к болевым ощущениям малой интенсивности.
Болевые ощущения требуют уточнения. Врач во время беседы с больным выясняет локализацию и время возникновения этих ощущений, характер и интенсивность их проявлений, каковы причины возникновения или усиления болей, когда снижаются и чем устраняются (или не устраняются) боли.
Так, например, жалоба больного на боль при приеме пищи и затруднение при ее разжевывании обусловливает необходимость уточнения срока возникновения этих ощущений, их локализации, причины, вызывающей боль: температурный фактор или момент жевательного давления. При последующем осмотре устанавливают причину этих ощущений. Болевые ощущения и вызванное этим затруднение при жевании, а подчас и невозможность приема пищи могут быть обусловлены острым или хроническим воспалением пульпы, периодонта.
Воспаление пульпы — острый пульпит — возникает не только в результате осложнения леченого или нелеченого кариеса, но и вследствие неправильной препаровки зуба под коронку. Развиться пульпит может и в результате некроза твердых тканей зуба под расцементировавшейся искусственной коронкой. При развившейся стадии пародонтита — хроническом воспалительном процессе может возникнуть так называемый ретроградный пульпит. В ряде случаев при пульпите возможны иррадиирующие боли и больной может указывать совершенно на другой зуб, даже на зуб другой челюсти. Боли пульпитного характера возникают иногда и при папиллите — воспаление межзубного десневого сосочка, который может развиться при хронической травме неправильно наложенной пломбой или искусственной коронкой, при отсутствии апроксимальных контактов, что ведет к хронической травме десневого сосочка пищевым комком. Возникает папиллит как результат травмы участком базиса или кламмером неправильно изготовленного съемного протеза.
Болезненность слизистой оболочки может быть обусловлена травмой некачественно изготовленным съемным или несъемным протезом и также имеет локализованный характер. Боль, жжение, покалывание, пощипывание разлитого характера при пользовании съемным протезом могут возникнуть в результате механической травмы или представлять собой аллергическую реакцию на базисный материал, нарушение теплообмена тканей протезного ложа, заболевания желудочно-кишечного тракта.
Такого же характера боли в языке наблюдаются при глоссалгии (этиология неясна). Подобные ощущения возникают при наличии в полости рта различных сплавов металлов. Например, мостовидные протезы, изготовленные из нержавеющей стали, следует относить также к разнородным металлам, так как, кроме припоя, на коронки идет один сплав стали, а на промежуточную часть — другой. Поэтому люди, чувствительные к ряду микроэлементов, входящих в состав таких протезов и проникающих из них в слюну (активный электролит), или к микротокам, могут испытывать такие ощущения. Следовательно, боль в том или ином органе, ткани может быть вызвана разными причинами, различен механизм возникновения боли, различными будут заболевания. Все это требует четкого выяснения у конкретного больного.
Выслушивая жалобы, например, на боли в височно-нижнечелюстном суставе, необходимо уточнить локализацию их, имеются ли они в одном или двух суставах, характер и интенсивность боли (рвущие, колющие, пульсирующие и т.д.), каковы причины и момент появления или усиления их (разговор, жевание, зевота), имеется ли иррадиация болей, от чего они уменьшались или снимались. Важно также выяснить, что предшествовало появлению болей (охлаждение, травма, прием жесткой пищи, удаление зубов, изготовление протезов и каких и т. д.). Необходимо оценить общее состояние обследуемого: в частности, нет ли ревматизма, если есть, то с какого времени, какие суставы поражены.
История настоящего заболевания. В момент собеседования необходимо получить данные о возникновении и развитии болезни. Для этого, как правило, задают следующие вопросы: когда по мнению больного началось заболевание? Как оно началось и по каким причинам? Как протекало до прихода к врачу? Применялось ли какое-либо лечение? Его эффективность. Подробно выясняют первые признаки заболевания.
Необходимо спросить, удалял ли обследуемый зубы, когда и по каким причинам. Доказано, что удаление зуба (зубов) часто является пусковым моментом в развитии заболеваний зубочелюстной системы. В одних случаях эти заболевания развиваются быстро и протекают остро, в других — медленно, без субъективных ощущений и обнаруживаются лишь врачом при обследовании по поводу какого-либо заболевания. При однотипных анатомических ситуациях по прошествии длительного периода после оперативного вмешательства (удаление зубов) никаких субъективных симптомов и патологических явлений может не развиться. Очевидно, в этих случаях большое значение имеют компенсаторные возможности зубочелюстной системы и общее состояние" организма.
В ряде случаев при расспросе больного удается установить, что ' ухудшение состояния зубочелюстной системы наступало в период общего заболевания или тотчас после перенесения его. Удаление зубов у людей с такими заболеваниями, как диабет, язвенная болезнь, ревматизм, атеросклероз, болезни печени и др. ведет к быстрому развитию или усугублению уже имеющейся патологии зубочелюстной системы.
При правильном и внимательном расспросе удается установить, что после удаления того или иного зуба больные иногда отмечают появление промежутков между зубами, повороты зубов, подвижность или болезненность группы зубов, находящихся даже в отдалении от участка, на котором были удалены зубы. Важно также сообщение обследуемого, что после удаления одного из зубов никаких субъективных ощущений не было, между тем как после удаления другого зуба возникли неприятные ощущения в области передних зубов, между ними появились незначительные щели, а один из них стал подвижен. Это сообщение позволяет врачу предположить об идущей перестройке в зубочелюстной системе, вызванной удалением зубов или заболеванием других органов, либо об ином патологическом процессе в самой зубочелюстной системе.
Ценным является установление причины удаления зубов: кариозный процесс и его осложнения или подвижность зубов. Это заставляет врача в первом случае вести исследование, направленное на изучение последствий удаления, во втором случае выявить причину подвижности зуба. Факт удаления зуба вследствие его подвижности заставляет врача выдвинуть несколько предположений о наличии ряда заболеваний пародонта (травматические наслоения при общем заболевании организма, проявившемся в зубочелюстной системе). Все предположения врач должен уточнить при дальнейшем исследовании и принять одно из них за достоверное.
Анамнез жизни представляет собой «медицинскую биографию больного». Он имеет большое значение для понимания причин и условий развития настоящей болезни, выяснения перенесенных и сопутствующих заболеваний, характера и эффективности предыдущего как общесоматического, так и стоматологического лечения.
Место рождения и жизни, а именно природные условия (избыток или недостаток фтора в питьевой воде), может обусловить развитие некариозных поражений зубов. Диспепсические расстройства в период кальцификации зубов могут быть причиной клиновидных дефектов или патологической стираемости в сформированной зубочелюстной системе. Данные о режиме питания в период развития и роста челюстей (например, искусственное вскармливание, постоянный прием мягкой, протертой пищи в период молочного и сменного прикуса) помогают понять причину различных отклонений в формировании зубочелюстной системы (аномалии развития).
Важную роль в возникновении ряда заболеваний (очаговый пародонтит, отложение зубного камня, гингивит) играет характер разжевывания пищи. На стороне привычного жевания (фиксированный функциональный центр разжевывания) может развиться очаговый пародонтит, а на противоположной стороне откладывается зубной камень, так как в этом участке не происходит самоочищения зубов.
Производственные вредности, такие как работа в кислотных цехах, угольных шахтах, могут обусловить развитие патологической стираемости. Кроме того, рабочим кислотных производств нежелательно применение зубных протезов из нержавеющей стали. У работников акрилового производства отмечаются дерматозы, у них же возможна реакция непереносимости протезов из акриловых базисных материалов.
Важным моментом при опросе больного является выяснение перенесенных болезней и наличия общесоматических заболеваний в настоящий момент, так как они могут способствовать развитию патологических процессов в зубочелюстной системе и определить выбор врачебной тактики при ортопедическом лечении.
После ряда инфекционных заболеваний (например, ревматизм, ревматоидный артрит) наблюдаются поражения височнонижнечелюстного сустава, которые в сочетании с дефектами в зубных рядах могут усугубить деструктивные процессы. При этом характерны такие субъективные жалобы, как боль и хруст в суставах при любых движениях нижней челюсти, причем эти болевые ощущения появляются самостоятельно или одновременно с болью в других суставах.
Заболевания сердечно-сосудистой системы (инфаркт миокарда, стенокардия, кровоизлияние в мозг) обусловливают необходимость применять вместо несъемных протезов съемные с целью снятия такого травмирующего нервно-сосудистую систему фактора, как множественная препаровка зубов. Если врач решил делать несъемные протезы, проконсультировавшись и получив на это разрешение врача-интерниста, то препаровку надо проводить с применением обезболивания. Следует помнить, что за прием должно быть обработано не более 3—4 зубов.
При наличии ревматоидного полиартрита, пиелонефрита, гломерулонефрита, явлений хронической интоксикации невыясненной этиологии необходимо тщательно оценить состояние околоверхушечных тканей, качество лечения корней зубов. В случаях установления очагов разрежения, не поддающихся лечению, зубы не могут быть использованы при ортопедическом лечении и подлежат удалению как возможный очаг хронической инфекции.
Бронхиальная астма у больных, обратившихся за ортопедической помощью, является противопоказанием к применению слепочных материалов, имеющих резкий запах. У этих больных нельзя производить перебазировку съемных протезов непосредственно в полости рта. Препаровка зубов должна проводиться при постоянном увлажнении препарируемого зуба и режущего инструмента. Следует помнить, что запахи и пыль при обработке зубов могут вызвать приступ астмы.
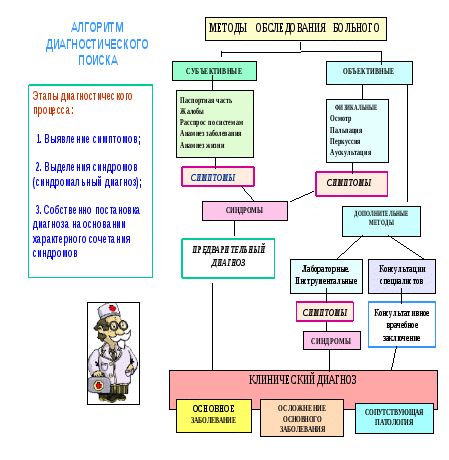
Таким образом, врач на основании анамнеза и субъективных ощущений больного приходит к определенным предположениям о характере заболевания (острое воспаление, хроническое течение и т.д.), а в некоторых случаях предполагает ту или иную форму заболевания, этиологический момент.
На этом этапе врач оперирует несколькими предположениями. Эти предположения, или так называемые диагностические рабочие гипотезы, способствуют целенаправленному проведению дальнейших исследований и получению исчерпывающих данных о заболевании.
В процессе проведения объективного исследования врач должен уточнить все возникшие у него предположения. Нельзя окончательно останавливаться ни на одном предположении. Наоборот, первоначальные предположения могут претерпеть значительные изменения и даже полностью быть отвергнуты. В ходе дальнейших исследований врач переходит к новым предположениям, более достоверным, так как располагает большим числом фактов.
Ортопедическая стоматология
Под редакцией члена-корреспондента РАМН, профессора В.Н.Копейкина, профессора М.З.Миргазизова
7.Дата поступления в клинику ( для больных, поступающих по экстренным показаниям, часы и минуты )
9.Операция: дата, название
Жалобы собирают на момент обследования пациента, описывая их с полной характеристикой.
Наиболее частой жалобой хирургических больных является боль. Необходимо установить ее точную локализацию, иррадиацию, характер, стойкость, интенсивность, периодичность, развитие во времени, связь боли с положением тела, травмой, физическим напряжением, физиологическими отправлениями.
При расспросе выясняют степень нарушения функции заболевшей части тела. Кроме того интересуются общим самочувствием больного (повышение температуры, нарушение сна, аппетита, го-ловные боли, озноб, общая слабость, похудание и т.д.).
История настоящего заболевания ( anamnesis morbi )
При выяснении истории развития заболевания нужно уточнить ряд важных положений.
Что послужило причиной?
Как развивалось заболевание (в хронологической последовательности с подробной характеристикой всех симптомов и их динамики) ?
Какое лечение предпринималось до поступления в клинику, с каким эффектом?
Что послужило причиной для госпитализации?
Какое лечение проводилось в стационаре ?
Указать дату и название операции.
Как протекал послеоперационный период?
Какие были осложнения?
Историю заболевания необходимо проследить до момента настоящего осмотра. При расспросе основное внимание уделяют субъективным данным о функциях отдельных систем.
История жизни больного (anamnesis vitae)
1. Год и место рождения.
2. Материально-бытовые условия в детские и школьные годы.
3. С какого возраста начал учиться, как давалось учение, какое получил образование.
4. Служба в армии (если не служил, то по каким причинам).
5. Трудовой анамнез (в хронологическом порядке описывается трудовая деятельность с указанием профессии и условий работы, наличие профессиональных вредностей).
6. Семейно-половой анамнез: начало менструации, нарушения менструального цикла, климакс, количество беременностей, выкидышей, родов, здоровье детей.
7. Семейно-бытовые условия.
8. Условия питания.
9. Привычные интоксикации ( курение, употребление спиртных напитков, использование наркотиков ).
10.Перенесенные заболевания, травмы, операции (описываются в хронологической последовательности, начиная с детского возраста).
11.Болезни и причина смерти ближайших родственников (наличие туберкулеза, сифилиса, злокачественных новообразований, психических заболеваний, нарушение обмена веществ, заболевания сердечно-сосудистой системы, алкоголизма, гемофилии).
12.Переносимость лекарственных средств.
13. Гемотрансфузионный анамнез.
Данные объективного обследования
Настоящее состояние больного (status praesens)
1. Общее состояние (удовлетворительное, средней тяжести, тяжелое, критическое).
2. Положение больного: активное, пассивное (почему?), вынужденное (какое именно?).
3. Сознание: ясное, помрачение, сопор, кома.
4. Выражение лица: спокойное, страдальческое, facies Hippocratica, facies Base-dovica.
5. Телосложение: правильное, неправильное.
6. Конституция: нормостеник, астеник, гиперстеник.
7. Вес, рост, температура тела.
При описании органов и систем в этом разделе дается полная характеристика всех областей тела за исключением зоны патологического процесса, о которой целенаправленно пойдет речь в разделе status localis
2.Сыпь (эритема, розеола, папула, пустула, пятно), эрозии, трещины, язвы, сосудистые звездочки (распространенность, локализация).
3.Рубцы: локализация, размер, характер, подвижность.
4.Видимые опухоли (липома, ангиома, атерома и т.д.).
1.Развитие подкожно-жирового слоя: умеренное, слабое, чрезмерное (толщина складки ниже угла лопатки в см). Общее ожирение. Кахексия.
2.Отеки, их локализация. Пастозность.
3.Болезненность при пальпации, наличие крепитации.
1.Величина лимфатических узлов (затылочных, околоушных, подчелюстных, подбородочных, шейных, надключичных, подключичных, подмышечных, локтевых, паховых, подколенных).
2.Форма. Консистенция. Сращение между собой и с окружающими тканями.
3.Болезненность при пальпации.
4.Состояние кожи над ними.
Степень развития. Тонус. Мышечная сила. Наличие местных отеков и степень развития мышечной системы объективно фиксируется путем измерения окружности (объема) конечности. Измерение необходимо производить на одинаковых расстояниях от определенных костных выступов. В истории болезни величина окружности регистрируется в виде таблицы.
Опознавательными точками при сравнительном измерении длины конечности являются костные выступы.
При определении длины нижней конечности измеряют расстояние от передне-верхней ости подвздошной кости до внутренней лодыжки;длины бедра - расстояние между большим вертелом и суставной щелью коленного сустава длины голени - расстояние от суставной щели до наружной лодыжки.
За длину верхней конечности. принимают расстояние от акромиального отростка лопатки до шиловидного отростка лучевой кости; за длину плеча - расстояние от края акромиального отростка до локтевого отростка; за длину предплечья - расстояние от локтевого отростка до шиловидного отростка локтевой кости.
Конфигурация. Припухлость. Состояние кожи над суставами.
Местная температура. Болезненность при пальпации.
Движения в суставах: активные и пассивные. Измерение амплитуды движений производят с помощью угломера, в основе которого лежит транспортир. Отсчет осуществляют от исходного положения конечности, для которого характерно состояние сустава при свободном вертикальном положении туловища и конечности. Объем движений в суставе указывается в градусах. Анализ полученных результатов проводится в сравнении прежде всего со здоровой конечностью, а также с нормальными (средними) данными здорового человека этого же пола и возраста. При ограничении объема движений указать его причину (боль, анкилоз, контрактура и т.д.).
Система органов дыхания
Осмотр: тип дыхания, частота дыхательных движений в 1 минуту, наличие одышки, ее характер, форма грудной клетки.
Пальпация: болезненность и резистентность грудной клетки, проведение голосового дрожания.
Перкуссия: топографическое и сравнительное определение границ абсолютной и относительной тупости, а также подвижность нижних легочных краев, характер перкуторного звука над всеми легочными полями (ясный легочный, укороченный, коробочный,притупление, тупость).
Аускультация: характер дыхания, наличие сухих или влажных (крупно-, средне-, мелкопузырчатых) хрипов, определение крепитации и шума трения плевры.
Осмотр: видимая пульсация сосудов, верхушечный и сердечный толчок.
Пальпация: наличие и локализация верхушечного толчка, а также систолическое и диастолическое дрожание.
Пульс: на лучевых артериях (частота, ритм, наполнение, напряжение, дефицит)
Перкуссия: определение границ абсолютной и относительной тупости сердца, его конфигурации и ширины сосудистого пучка.
Аускультация: выслушивание тонов сердца (ясные, глухие), сердечных шумов и шума трения перикарда.
Система органов пищеварения
Осмотр: состояние полости рта, его слизистых, языка, десен, зубов; при осмотре живота акцентируют внимание на его форме, участие в дыхании, наличии рубцов, грыжевых выпячиваний опухолевидных образований и т.д.
Пальпация: при поверхностной пальпации определяют напряжение брюшной стенки, болезненность, наличие симптомов раздражения брюшины; при глубокой пальпации определяют состояние кишечника, желудка, печени, селезенки, поджелудочной железы.
Перкуссия: границы печеночной тупости и размеры печени по Курлову, свободный газ в брюшной полости (отсутствие печеночной тупости), высокий перкуторный звук при непроходимости, притупление в отлогих местах при наличии свободной жидкости в брюшной полости (кровь, асцит).
Аускультация: выслушивание перистальтики (усиление, ослабление, отсутствие), шум плеска, падающей капли.
Отхождение газов и характеристика стула.
Дается краткая характеристика мочеиспускания (свободное, болезненное и т.д.), определяется симптом Пастернацкого.
Местный статус (status localis)
При изложении материала в данном разделе истории болезни необходимо первоначально дать точную анатомическую локлизацию патологического процесса с учетом существующей голотопической, синтопической, скелетотопической классической топографии.
Затем, учитывая анамнез заболевания,
При наличии воспалительного характера заболевания следует подробно описать каждый из 5 классических местных признаков воспаления: припухлость (tumor), покраснение (rubor),локальное повышение температуры (color), болезненность (dolor) и нарушение функции (functio lesa).
В заключении этого раздела необходимо сделать зарисовку локального процесса в виде схемы или рисунка с отражением основных местных признаков.
На основании результатов опроса, осмотра и других методов физикального обследования больного необходимо сформулировать предварительный диагноз. Для обоснования берутся только те сведения, которые свойственны этому заболеванию. Отдельно обосновывается основное заболевание, осложнения и сопутствующее.
Исходя из предварительного диагноза составляется план обследования хирургического больного. При этом необходимо указать основные лабораторные и параклинические методы обследования (рентгеноскопия, рентгенография, эндоскопия, вазография, различные виды клинических и биохимических анализов), которые целесообразно провести для окончательного распознавания заболевания или по его снятии и установления диагноза.
Данные дополнительных методов обследования.
Приводятся данные лабораторных анализов, описание рентгенограмм, результаты других инструментальных и функциональных исследований.
Обоснование клинического диагноза.
На основании предварительного диагноза и результатов дополнительным методов исследования ставится клинический диагноз в развернутом виде :
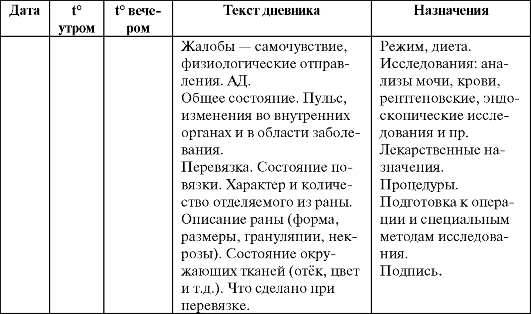
Курация больного проводится в течение 3-х суток в виде самостоятельной работы, для чего используется внеурочное время за пределами расписания занятий. За период курации в дневниках необходимо отразить динамику болезни, а именно, изменения в общем состоянии и развитие местных симптомов под влиянием лечения.
Состояние больного описывают по известной схеме, но менее подробно, чем при первичном обследовании. Главное внимание при этом уделяют симптомам основного заболевания, динамично изменяющимся показателям, развитию местного статуса.
В заключении дневника отмечается характер проводимых манипуляций. Необходимые с точки зрения куратора назначения оформляются в виде конкретных рецептов. Прежде всего определяют диету, двигательный режим, а затем медикаментозное лечение.
Дата Состояние больного Назначения
5.03.98 Состояние. стол .
Наблюдение за больным в процессе лечения фактически является продолжением диагностики заболевания и качественное ведение дневника облегчает совокупный анализ динамики болезни, правильности поставленного диагноза и соответственно удачно проводимого лечения.
Дословно этот термин означает “заключение”. В данном разделе приводится краткое содержание истории болезни по следующей примерной схеме:
Больной. лет, поступил в клинику. (дата) с жалобами на. Из истории заболевания установлено. (краткое изложение anamnesis morbi). При поступлении отмечалось. (констатация отклонений от нормы в общем состоянии больного коротко по органам и системам). Местно имело место. (описывается status localis). При обследовании установлено. (вписываются результаты дополнительных методов исследований с указанием только отклонений от нормы). Был поставлен клинический диагноз. Проводилось лечение. (операция:дата,название; медикаментозная терапия, физиопроцедуры и т.д.). В процессе лечения отмечено. ( течение послеоперационного периода, вид заживления раны, динамика патологического процесса с подтверждением изменений результатов дополнительных методов исследования). Выписан. (дата) с рекомендациями. (соблюдение диеты, продолжение лечения в амбулаторных условиях, физические нагрузки и т.д.).
В данном разделе указывается прогноз в отношении заболевания, жизни и трудоспособности больного.
Прогноз в отношении заболевания является благоприятным в тех случаях, когда имеется полная уверенность в выздоровлении больного. Прогноз считается сомнительным. если полное выздоровление сомнительно. И, наконец, прогноз неблагоприятен. при неизлечимости заболевания и хроническом прогрессирующем его течении.
В отношении жизни больного прогноз является благоприятным. когда нет угрозы развития осложнений, опасных для жизни. Сомнительным прогноз становится в ряде случаев, когда с учетом течения болезни, развития осложнений, прогрессирования заболеваний, эффективности лечения, возраста пациента и др. может наступить летальный исход. Прогноз неблагоприятен. если летальный исход неизбежен.
В отношении трудоспособности прогноз решается путем определения временной или стойкой (необходим перевод на инвалидность) ее утраты.
Список литературы оформляется в соответствии с едиными требованиями. В списке указываются в алфавитном порядке все источники литературы, которые использованы при написании истории болезни (сначала отечественные, затем иностранные).
В списке должны быть обязательно приведены: по книгам - фамилии авторов и их инициалы, полное название книги, место и год издания, количество страниц; по журналам, сборникам, научным трудам - фамилии авторов и их инициалы. название статьи, название журнала, сборника или научного труда, год издания, том, номер и страницы от - до.
В список литературы не включаются неопубликованные работы и ссылки на учебники.
В качестве иллюстрации приводим несколько примеров:
Давыдов Ю.А.,Ларичев А.Б. Вакуум-терапия и раневой процесс. -Ярославль. -1995. -140 с.
Козлов А.Г.,Волков А.В.,Фомин А.В. Остаточные абсцессы брюшной полости в клинике общего гнойного перитонита //Неотложная хирургия /Под ред. Ю.А.Давыдова -Ярославль.-1994.-С.55-57.
Ларичев А.Б.,Абрамов А.Ю.,Усенко М.Я. Влияние вакуум-терапии на течение раневого процесса у больных пожилого и старческого возраста //Хирургия. -1993. -N4. -С.153-154.
Раны и раневая инфекция /Под ред. М.И.Кузина и Б.М.Костюченка -М.:Медицина. -1990.